대장내시경검사
개요
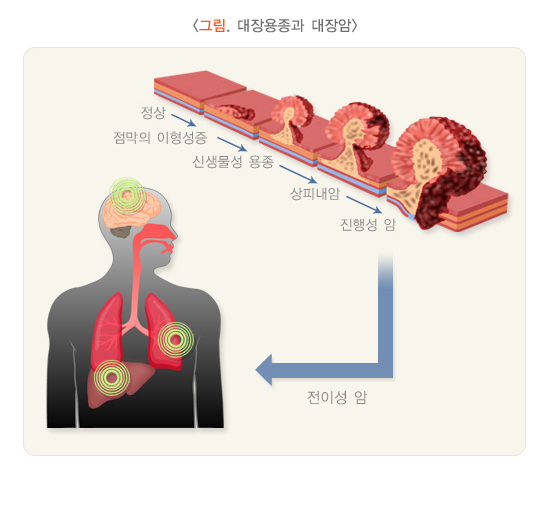
대장내시경 검사는 항문을 통해 대장내시경을 삽입한 후 대장을 따라 진행시켜 가며 대장 점막과 혈관 상태 등을 관찰하는 소화기 검사입니다. 2022년 국가암등록통계에 따르면 대장직장암은 갑상선암에 이어 두 번째로 많이 발생하는 암으로 남녀 모두에서 상위 3대암에 속합니다. 대부분의 대장 폴립은 양성으로 암이 되지는 않지만, 샘종은 암이 될 수 있는 전암병터입니다. 대장내시경 검사를 받고 폴립을 제거하면 대장직장암에 의한 사망률을 53% 낮출 수 있다는 연구 결과가 있습니다. 즉, 대장내시경 검사를 통해 대장직장암을 예방하고 사망률을 낮출 수 있습니다.
검사 적응증 및 금기증
1. 적응증
대장 폴립 또는 대장암 선별검사가 필요한 경우, 변비 또는 설사가 1달 이상 지속되는 경우, 빈혈이 있거나 체중 감소가 동반된 경우, 대변에 피가 묻어 나오는 경우, 대장암의 가족력이 있는 경우, 복통과 불편감으로 밤에 잠을 깨는 경우 등에 대장내시경 검사가 필요합니다. 대장조영술 또는 복부 컴퓨터단층촬영(CT)에서 이상이 발견된 경우에도 대장내시경 검사로 확인합니다.
2. 금기증
복통 등 급성 복부 증상, 복막염이 의심될 때, 증상을 동반한 급성 게실염, 장천공이 확인되거나 의심되는 경우, 검사의 득보다 위험이 큰 경우에는 시행하지 않습니다.
검사 준비
1. 대장내시경 검사 전 평가
대장내시경 검사를 받으려면 의사의 진료를 받아야 합니다. 금식을 했다고 해서 항상 대장내시경 검사를 받을 수 있는 것은 아니므로 미리 금식을 하고 와서 진료를 받을 필요는 없습니다. 진료를 받으면 의사는 환자의 증상과 상태를 보고 대장내시경 검사가 필요한지, 언제 검사를 받아야 하는지 평가합니다. 조직검사나 폴립절제술이 필요하다고 예상하는 경우 환자의 출혈 위험도를 평가합니다.
약에 대한 알레르기가 있다면 반드시 의사에게 알려야 합니다. 문진과 진찰만으로 폴립이나 다른 이상이 있을지 예측할 수는 없습니다. 심뇌혈관질환으로 항혈소판제와 항응고제를 복용하는 환자는 담당의사와 검사 전 약 복용을 중단할지 상의해야 합니다. 환자가 마음대로 복용을 중단해서는 안 됩니다.

2. 장정결과 중요성
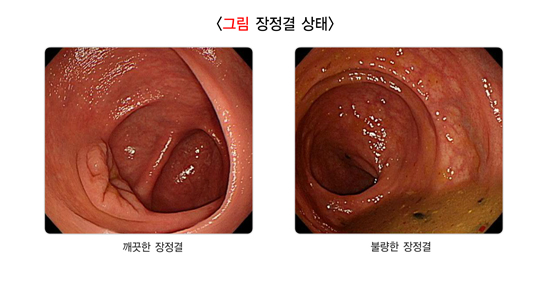
대장정결이 잘 되어 대장 내부가 깨끗하면 검사 시간이 단축되고, 폴립 진단율이 높아지며 시술 관련 부작용이 생길 위험이 낮아집니다. 하지만 장정결이 불충분한 경우가 많게는 25~30%에 이릅니다. 대장내시경 검사를 늦은 시간에 받을 경우, 입원 환자일 경우, 변비가 있거나 남성인 경우, 뇌졸중이 있거나 항우울제를 복용하는 경우, 비만한 경우에는 장정결이 깨끗하게 되지 않을 수 있습니다. 환자가 장정결제 복용법을 잘 지키지 않고 불완전하게 복용해도 마찬가지입니다.
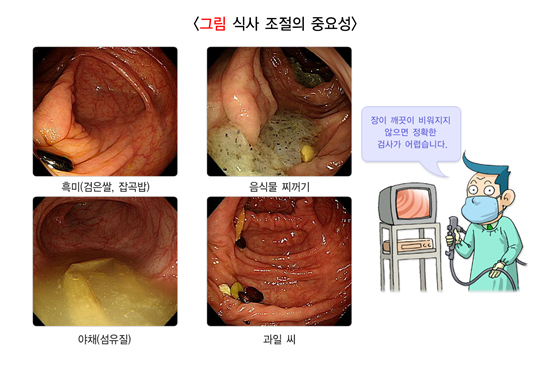
장정결제를 복용하기 전에 섭취한 음식물도 장정결 결과에 영향을 미칩니다. 음식 제한의 근거는 미약하지만 3일 전부터는 잡곡(흑미) 섞은 밥, 깨죽, 김, 미역, 옥수수, 견과류와 수박, 참외, 키위 등 씨가 있는 과일을 먹지 않는 것이 좋습니다. 흰쌀밥, 죽, 식빵, 카스테라, 계란, 두부, 감자, 커피, 녹차, 맑은 음료는 문제가 없고, 사과, 바나나 같은 과일도 먹을 수 있습니다.
검사 하루 전에는 아침을 가볍게 들고 점심, 저녁은 흰죽이나 미음을 반찬 없이 먹을 수 있습니다. 검사 전 날 오후 6시부터는 물이나 맑은 음료수를 충분히 섭취해야 합니다. 장정결제를 복용하면 식사를 해도 다 제거될 것이라 생각하고 음식을 많이 먹으면 검사에 지장을 초래합니다. 외국은 식사 문화가 우리와 달라서 검사 전 24시간 동안 맑은 유동식과 저잔사 식이 또는 저섬유식을 권장합니다.

3. 장정결제의 종류
1) 폴리에틸렌글리콜(polyethylene glycol, PEG) 기반 제제
폴리에틸렌글리콜(PEG) 전해질 용액은 현재 가장 안전하고 흔히 사용되는 장정결제로, 장 내 삼투압을 높여 수분을 끌어들임으로써 배변을 유도합니다. PEG는 고삼투성 약제에 비해, 신기능 저하 환자에게도 비교적 안전하게 사용할 수 있고, 전해질 이상 발생 위험도 적어 안전성이 높습니다. 또한 대장 점막 손상도 유발하지 않아 대부분의 환자에게 사용할 수 있습니다. 분할 복용(split-dose) 방식이 모든 환자에게 권장되며, 장정결의 질과 용종 발견률을 높입니다.
① 고용량 제제(4 L): 전통적인 방식이며 효과는 우수하나 복용이 어렵고 구역감 유발 가능성이 큽니다.
② 저용량 제제(2 L + 아스코르빈산): 동일한 정결 효과를 보이며 복용 용량이 적고 순응도가 높아 최근에는 더 선호됩니다.
③ 초저용량 제제(1 L + 아스코르빈산): 최근 승인된 제제로 일부 연구에서 우수한 장정결 효과를 보였으나, 구토 등 부작용이 있을 수 있습니다.
2) 삼투성 하제(Osmotic laxatives)
대표적으로 경구 황산나트륨(oral sodium sulfate, OSS) 제제가 있으며, 고삼투성 용액으로 장 내 수분을 끌어들여 효과적인 정결을 유도합니다. 저용량 PEG 제제보다도 정결 효과가 뛰어난 경우가 있으며, 정제 형태나 액상 형태로 복용 가능합니다. 2.5L 이상의 물 또는 이온음료와 함께 복용해야 하며, 구토, 전해질 불균형, 신기능 저하 등이 발생할 수 있어 노인, 신(콩팥)질환자, 심부전 환자에게는 권장되지 않습니다.
3) 자극성 하제 복합제제
피코설페이트나트륨(sodium picosulfate)과 마그네슘산염, 구연산 등을 포함한 복합 제제로, 장 운동을 촉진하고 장 내 수분을 유지하는 효과가 있습니다. 복용량이 적고 맛이 개선되어 환자의 순응도가 높습니다. 장정결 효과는 PEG 제제와 유사하며, 분할 복용(split-dose) 방식으로 사용됩니다. 심한 신기능 저하, 심부전 환자에게는 사용을 피해야 하며, 65세 이상에서는 저나트륨혈증 위험이 보고되었습니다.
4. 복용방법
정결액을 냉장고에 넣어 둔 물에 섞으면 마시기 쉽지만 얼음을 넣지는 마십시오. 얼음이 녹으면 더 많은 물을 마시게 됩니다. 대장내시경 검사 예약 시간에 따라 장정결제를 복용하는 시간이 달라집니다. 검사 전날과 검사 당일에 나누어 장정결제를 복용하는 분할 복용법은 대장정결도와 샘종 발견율이 좋기 때문에 현재 거의 모든 병원에서 권장하는 방법입니다. 오후에 대장내시경 검사가 예약된 경우에는 검사 당일 새벽부터 장정결제 복용을 시작하기도 합니다.
분할 복용할 때 두 번째 용량은 대장내시경 검사 예약시간에서 적어도 4~6시간 전에 복용해야 합니다. 복용 완료 후 2~3시간이면 장정결이 깨끗하게 되어 대장내시경 검사를 받을 수 있습니다. 자세한 사항은 병원에서 제공한 장정결제 복용 안내문을 참고합니다.
검사 절차
1. 검사 과정
검사를 받을 때는 왼쪽 옆으로 누워서 양쪽 무릎을 구부려 배에 붙이고 엉덩이는 살짝 뺀 자세를 취합니다. 검사를 원활하게 하기 위해 진정제, 진통제, 진경제를 투약합니다. 검사 도중에는 내시경이 쉽게 삽입되도록 천장을 보고 바로 누운 자세를 취할 수도 있고, 시술보조자가 복부를 압박할 수도 있습니다. 무엇보다 환자는 배에 힘을 빼고 내시경을 받아들인다는 자세로 긴장하지 않는 것이 좋습니다.
고령, 여성, 저체중인 경우, 장정결이 나쁘고 위수술을 받은 경우에는 검사 시간이 더 많이 걸립니다. 통상적으로 진단을 위한 검사는 30~45분 정도 걸리지만 사람에 따라 차이가 있습니다. 시술 도중 폴립절제술이나 조직검사를 받으면 시간이 더 걸립니다. 대장내시경 검사 후에 팽만감과 가스로 인한 경련을 느낄 수 있습니다. 시술 도중이나 후에 자연스럽게 가스를 배출하면 팽만감과 경련이 완화됩니다.
2. 검사 후 안정과 귀가
검사를 마친 후에는 의료진이 신체활력 징후를 측정합니다. 의식하 진정 내시경 검사를 받은 경우에는 진정제 효과가 사라질 때까지 충분한 시간을 갖고 환자를 모니터링합니다. 각 의료기관의 진료 원칙에 따라 식사와 약제 복용 등 검사에 따른 주의사항을 듣고, 검사 결과 확인을 위한 다음 진료를 예약합니다. 대개 대장내시경 검사 중에 진정제를 투약하므로 검사 후 집에 데려다줄 사람이 필요합니다. 그렇지 않다면 대중교통을 이용하여 귀가하십시오. 집에 갈 때까지 깨어 있더라도 진정제는 술을 마신 것과 비슷하게 판단 능력과 신체 반응의 변화를 일으킵니다. 따라서, 검사 당일은 중요한 업무를 피하시고 푹 쉬시고 다음날 출근하시는 것이 좋겠습니다.
검사 결과 해석
의사에게 검사 결과를 듣고 필요한 사항에 대해 상의하시기 바랍니다.
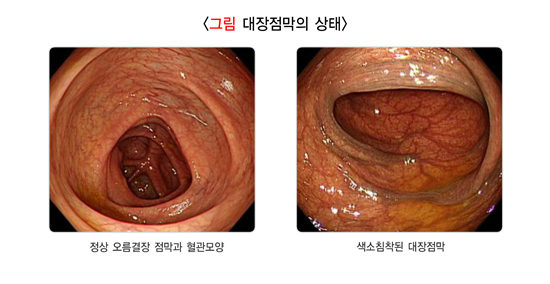
1. 정상
정상적인 대장 점막은 매우 얇고 투명합니다. 점막에 있는 혈관이 잘 보입니다. 생리적인 변화에 의해 장 점막이 흑갈색으로 변하는 경우도 있습니다. 변비 치료를 위해 복용하는 하제나 알로에 등을 복용하면 아래 우측 사진과 같이 대장 점막이 착색됩니다.
2. 대장 폴립(용종)
대장 폴립은 대장 점막 표면에서 안쪽으로 돌출된 병변을 말합니다. 대부분 양성으로 마치 피부에 생긴 사마귀나 조그만 혹 모양을 하고 있습니다. 대장 폴립은 대부분 증상이 없으나, 크기가 큰 경우 종종 대변에 피가 섞여 나오거나 혈변을 보는 경우가 있으며, 드물게 장폐쇄를 일으키기도 합니다. 대장 점막에는 통증을 느끼는 신경이 없기 때문에 조직검사를 받아도 해당 부위에 통증은 없습니다.
대부분의 폴립은 암으로 진행하지 않지만 크기가 크거나 모양이 편평한 경우, 조직검사에서 이형성이 있는 경우 암으로 진행할 가능성이 높습니다. 따라서 대장내시경 검사 도중 폴립이 발견되면 제거해주어야 합니다.
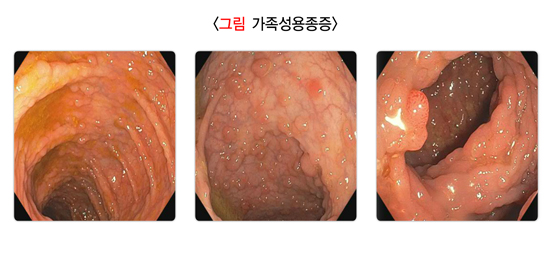
3. 대장암
대장암은 우리나라에서 빠르게 증가하는 암 가운데 하나입니다. 식생활이 서구화되면서 동물성 지방을 과도하게 섭취하고 섬유질 섭취가 부족해진 것이 주된 원인으로 생각됩니다. 대장암 초기에는 아무런 증상도 나타나지 않습니다. 진행되면 배가 아프거나 배변 습관이 변해 설사 또는 변비가 생길 수 있습니다. 대장 출혈로 붉거나 검은색 대변을 볼 수 있습니다. 배에서 평소에 만져지지 않던 혹 또는 종괴가 만져질 수 있습니다. 또한 빈혈이 생길 수 있습니다.
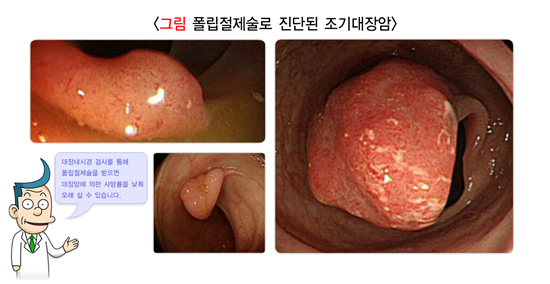
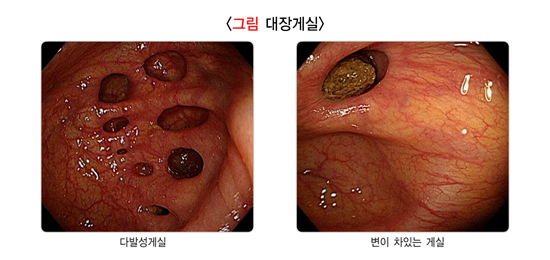
4. 대장게실
대장게실은 장벽이 바깥쪽으로 동그랗게 꽈리처럼 튀어나온 것을 말하며, 소화관 어느 곳에나 생길 수 있습니다. 대장게실의 원인은 확실하지 않지만 식이섬유가 적은 식사를 하면 대변 양이 줄고 대변을 보기 위해 더 많은 압력을 가하게 되어 장점막이 더 잘 튀어나온다고 생각합니다. 게실은 대부분 그냥 두어도 문제를 일으키지 않습니다. 다만 게실이 있는 쪽의 배가 아프면서 메스껍고 열이 나는 경우 게실염을 의심할 수 있으며, 대변에 피가 나오거나 검은 변이 나오는 경우 게실출혈 때문일 수 있으므로 병원을 방문하는 것이 좋습니다.
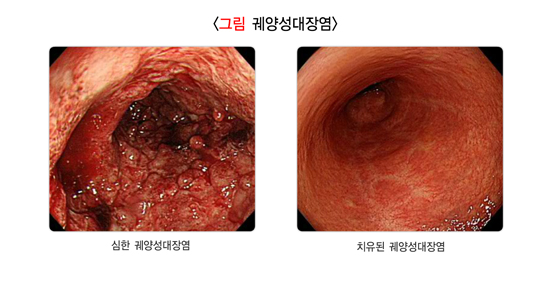
5. 염증장질환
1) 궤양성대장염
궤양성대장염은 특별한 원인 없이 직장에서 오른쪽 대장으로 연속적인 염증이 생기는 질환입니다. 거의 모든 궤양성대장염 환자는 직장에 염증이 있고 침범 부위도 다양합니다. 대장의 안쪽(점막, 점막하층)을 침범하기 때문에 설사, 혈변, 복통 등을 호소하는데, 증상은 서서히 시작하기도 하고 갑자기 나타나기도 합니다. 악화와 호전을 반복하며 때로는 상당히 오랜 기간 동안 증상이 없는 시기가 있기도 합니다. 꾸준한 약 복용이 중요합니다.
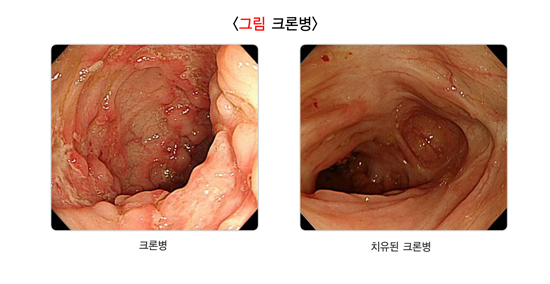
2) 크론병
크론병은 궤양성대장염과 달리 염증이 장의 전층을 침범하여 병변의 분포도 연속적이지 않고 드문드문 있는 경우가 많습니다. 약 1/3의 환자는 소장에만 염증이 있으며, 1/3은 대장에만, 나머지 1/3은 대장과 소장 양쪽에 염증이 있는데, 특히 소장과 대장이 만나는 부위에 흔히 발생합니다. 설사, 복통, 식욕 감퇴 등이 흔한 증상입니다. 증상의 종류와 정도는 환자마다 다양합니다. 증상이 나타나는 양상도 다양해서 때로는 서서히 때로는 급속히 나타납니다. 궤양성대장염에 비해 환자가 느끼는 고통이 더 심한 경우가 많으며, 장기적인 경과와 치료에 대한 반응도 더 나빠서 수술을 받는 경우가 더 많습니다.
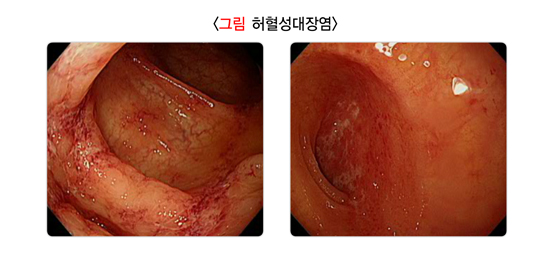
6. 허혈성대장염
허혈성대장염은 장에 영양을 공급하는 혈관은 막히지 않았는데 상대적으로 혈액 공급이 잘 되지 않아 장조직이 손상되는 것을 말합니다. 복통이 있고, 장점막이 붓고, 심한 경우 장출혈을 유발합니다. 고령, 부정맥이 있는 경우에 잘 생깁니다.
주의사항 및 부작용
대장내시경 검사는 안전한 시술입니다. 그러나 드물지만 합병증이 발생할 수 있습니다.
1. 출혈: 조직검사나 폴립절제술로 출혈이 발생할 수 있지만, 출혈량은 대개 적고 지혈술로 치료할 수 있습니다.
2. 천공: 대장이 찢어지거나 구멍이 날 수 있습니다. 추가 시술이나 수술이 필요한 심각한 합병증이지만 흔하지는 않습니다.
3. 매우 심한 복통, 배가 딱딱해져서 누르지 못하는 경우, 발열, 소주 한 잔 분량보다 많은 직장 출혈이 있으면 바로 병원을 찾아야 합니다.
그 외에 메스꺼움, 구토 등 진정제와 진통제 부작용이 있을 수 있습니다.
참고문헌
1. 중앙암등록본부. 국가암등록사업 연례 보고서(2022년 암등록통계), 보건복지부, 2024
2. Cohen LB. (2015). Advances in bowel preparation for colonoscopy. Gastrointest Endosc Clin N Am. 25, 183-197
3. Gupta S, Lieberman D, Anderson JC, et al. (2020). Recommendations for Follow-Up After Colonoscopy and Polypectomy: A Consensus Update by the US Multi-Society Task Force on Colorectal Cancer. Am J Gastroenterol. 115, 415-434
4. Jaruvongvanich V, Sempokuya T, Laoveeravat P, Ungprasert P. (2018). Risk factors associated with longer cecal intubation time: a systematic review and meta-analysis. Int J Colorectal, Dis. 33:359-365
5. Lee JL, Cha JM, Lee HM, et al. (2017). Determining the optimal surveillance interval after a colonoscopic polypectomy for the Korean population?. Intest Res. 15, 109-117
6. Radaelli F, Paggi S, Hassan C, et al. (2017). Split-dose preparation for colonoscopy increases adenoma detection rate: a randomised controlled trial in an organised screening programm. Gut. 66, 270-277
7. Rutter MD, East J, Rees CJ, et al. (2020). British Society of Gastroenterology/Association of Coloproctology of Great Britain and Ireland/Public Health England post-polypectomy and post-colorectal cancer resection surveillance guidelines. Gut. 69, 201-223
8. Zauber AG, Winawer SJ, O'Brien MJ, et al. (2012). Colonoscopic polypectomy and long-term prevention of colorectal-cancer deaths. N Engl J Med. 366, 687-696


댓글을 작성하려면 로그인이 필요합니다.