지루 피부염
개요-원인
지루피부염의 원인은 확실하지 않으나 피지의 과다분비, 지방친화효모균인 말라세지아(Malassezia), 표피의 과다 증식, 세포성 면역 이상, 신경계 장애 등이 지목되고 있으며, 최근에는 피부 장벽 기능 이상도 거론됩니다.
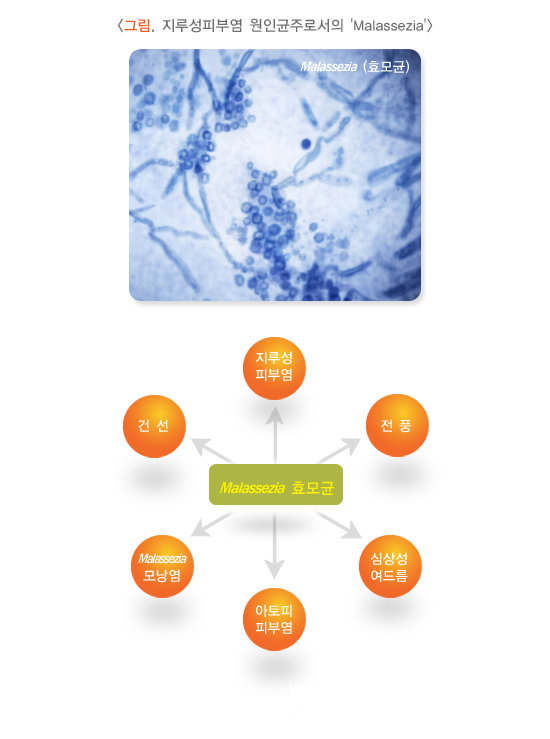
특히 3가지 요소, 즉 피지가 말라세지아의 성장을 촉진하고, 말라세지아가 피지를 대사해 자극성 포화지방산을 생산하며, 이 지방산에 대한 개인의 감수성에 차이가 있어 염증반응에 영향을 미친다는 것이 주요 원인으로 생각됩니다. 말라세지아는 지질친화성 효모균으로 인간의 피부균총을 이루는 정상 상재균이지만, 피부의 상태 및 감수성에 따라 지루피부염뿐 아니라, 건선, 어루러기, 모낭염, 아토피 피부염, 여드름 등의 발생에도 관여한다고 알려져 있습니다.
역학 및 통계
지루피부염은 생후 3개월 이내 및 40~70세 사이에 발생빈도가 높습니다.
유아는 성별 간 차이가 없으나, 성인은 남성에서 더 흔하며 지성피부와 관련이 있습니다.
지루피부염은 신경계 장애 환자, 즉 파킨슨병, 뇌혈관질환, 간질, 중추신경계 손상, 얼굴신경 마비, 척수공동증(syringomyelia), 신경이완제 사용 환자에서 자주 발생합니다. 비만을 일으키는 내분비 질환이나 알코올 중독, 후천면역결핍증후군(acquired immune deficiency syndrome, AIDS) 환자에서도 흔히 볼 수 있습니다.
증상
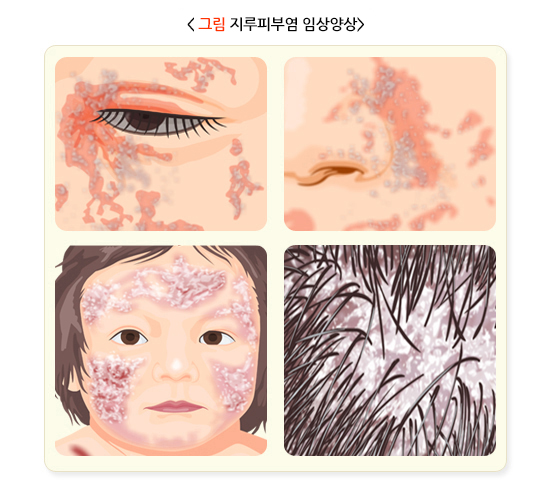
지루피부염은 홍반 위에 건조하거나 기름기가 있는 노란 비늘이 생기며, 가려움증을 동반할 수 있습니다. 호전과 악화를 반복하며, 전신을 침범할 수도 있고 한 부위에 국한될 수도 있습니다. 두피에서는 쌀겨 모양의 표피탈락이 생길 수 있는데, 이런 현상을 비듬(dandruff)이라 합니다. 유아에서는 두피에 쌓이고 엉겨 붙은 황색 또는 갈색 병변이 생기며, 이를 애기머릿기름(cradle cap)이라고 합니다.
얼굴의 지루피부염은 뺨, 코, 이마에 구진성 발진으로 나타날 수 있습니다. 눈썹에 쉽게 벗겨지는(flaky) 비늘과 홍반이 생기는데, 비늘 밑의 피부는 붉은색을 띱니다. 눈꺼풀도 황적색을 띄며, 미세한 비늘로 덮여 있는 경우도 있습니다.
귀에서 생긴 지루피부염은 감염으로 인한 외이도염으로 오진될 수 있습니다. 외이도는 물론 귀 뒤와 귓불 아래의 피부에도 심한 가려움증을 동반한 비늘이 생길 수 있습니다. 겨드랑이에서는 발진이 대칭적으로 꼭지(첨부, apex)에서 시작되어 주변의 피부로 퍼지므로 방취제(deodorant)에 의한 알레르기접촉피부염과 유사한 모양을 나타냅니다. 의복에 의한 접촉피부염은 의복이 닿지 않는 부위(꼭지)를 침범하지 않는다는 점으로 감별합니다. 서혜부와 엉덩이 사이의 주름에도 백선감염, 칸디다증, 건선과 유사한 양상으로 지루피부염이 발생할 수 있으나, 비늘이 미세하고 경계가 덜 명확하며 양측 대칭으로 발생하는 경향이 있습니다. 피부가 겹친 부위는 갈라지기도 합니다.
지루피부염은 드물게 전신 벗음피부염(박탈피부염, exfoliative dermatitis)으로 이행되며, 이러한 전신발진은 샘병증(adenopathy)을 수반할 수 있습니다. 유아에서 발생한 전신 지루피부염은 상피벗음홍색피부증(낙설성 홍피증, erythroderma desquamativum) 혹은 라이네르(Leiner)병이라 불리며 전신상태가 나쁘고 빈혈, 설사, 구토를 동반합니다.
진단 및 검사
1. 병리조직소견
병리조직소견은 건선과 해면상 피부염(spongiotic dermatitis)에서 관찰되는 소견이 복합된 양상을 나타냅니다. 털집구멍(follicular ostia) 주위에 인접해 국소적으로 나타나는 비늘과 딱지가 특징입니다.
2. 감별진단
지루피부염과 감별해야 할 질환은 아토피피부염, 건선, 백선(白癬, tinea) 등이며, 유아에서는 특히 아토피피부염과 랑게르한스세포조직구증(Langerhans cell histiocytosis)을 감별해야 합니다.
아토피피부염은 대개 생후 3개월 이후에 발생하는 경향이 있으며 팔과 다리로 병변이 진행되는 반면, 지루피부염은 주로 생후 1개월 이내에 발생하며 진행될 경우 겨드랑이에 병변이 생기는 특징이 있습니다. 피부병변이 기저귀 부위에만 국한되거나 가려움증이 경미하다면 지루피부염을 먼저 생각합니다.
아토피피부염과의 감별에는 특이항원에 대한 방사선 알레르기 흡착검사(Radio Allergo Sorbent Test, RAST)나 혈액 내 면역글로불린 E(Immunoglobulin E, IgE) 총량 측정이 도움이 됩니다.
건선은 지루피부염과 유사하나 일반적으로 비늘이 두꺼우며, 비늘을 제거한 자리의 출혈점(점상출혈, petechiae, Auspits sign), 손발톱오목(nail pitting), 건선 호발부위의 병변, 치료 저항성 등이 감별점입니다. 가려움증은 지루피부염에서 더 심합니다. 백선과 랑게르한스세포조직구증이 의심될 경우 각기 곰팡이검사와 조직검사로 감별할 수 있습니다.
치료
국소 스테로이드, 항진균제, 국소 칼시뉴린 억제제(calcineurin inhibitor)를 일차 약제로 고려합니다. 항진균제 성분 샴푸인 케토코나졸(ketoconazole), 시클로피록스(ciclopirox) 등도 효과가 있는 것으로 보고됩니다.
1. 유아
대개 자연 치유되며 양성 경과를 보입니다. 샴푸, 연화제, 약한 국소스테로이드와 국소 항진균제 치료에 잘 반응합니다. 역가가 낮은 스테로이드(0.5~1% 하이드로코르티손 등)를 단기간 사용하며, 각질용해제나 물리적인 방법으로 비늘을 억지로 벗겨내는 것은 염증을 악화시킬 수 있으므로 권하지 않습니다.
피부가 접히는 부위에 발생한 경우 건조 로션(drying lotion)이 도움이 되기도 합니다.
고단백, 저지방, 우유 제거 식단은 도움이 되지 않으며 비오틴(biotin), 비타민 B 복합제, 필수지방산 등의 효과도 입증되지 않았습니다.
2. 성인
성인에서 이 질환은 만성적인 경과를 보이므로, 완치하기보다 조절해야 합니다.
얼굴에는 기름기 많은 연고나 화장품의 사용을 피하며, 비누의 사용 횟수를 줄여야 합니다. 면도 전후에 알코올 성분의 면도용 로션도 사용하지 않는 것이 좋습니다.
두피의 지루피부염은 피리티온 아연(zinc pyrithione), 황화셀레늄(selenium sulfide), 이미다졸(imidazole), 시클로피록스(ciclopirox), 살리실산(salicylic acid), 콜타르(coal tar) 등이 포함된 샴푸를 일주일에 2~3차례 사용해 치료할 수 있습니다. 또한 두피에는 역가가 높은 국소 스테로이드를 단기간 사용할 수도 있습니다. 두피 이외의 부위에는 부작용이 적은 0.5~1%의 국소 하이드로코르티손(hydrocortisone)을 사용할 수 있으나 얼굴, 겨드랑이, 샅고랑 부위에는 장기간의 사용을 금합니다. 국소 스테로이드 연고를 장기간 사용하면 입술 주위 피부염이나 스테로이드에 의한 주사(rosacea)와 여드름 등이 발생할 수 있으며, 중단 후에도 반동성으로 재발할 수 있습니다. 케토코나졸(ketoconazole)과 기타 항진균제의 국소 도포도 효과가 있으며, 특히 국소 스테로이드제 사용 시 부작용이 나타나기 쉬운 안면 부위에 선호되지만, 국소 스테로이드제보다 효과가 늦게 나타납니다. 국소 칼리뉴린 억제제는 항염증작용과 항진균작용이 있으며, 국소 스테로이드를 장기간 사용 시 나타나는 여드름, 주사, 반동 현상이 없어 지루피부염의 재발과 억제를 위한 유지요법으로 사용합니다. 이차 세균감염은 국소 및 경구 항생제로 적절히 치료해야 합니다. 치료에 반응하지 않고 염증이 심한 환자는 전신 스테로이드를 짧게 쓰고 줄여볼 수 있으나, 부작용과 약제 중단 후 반동현상에 주의해야 합니다.
위험요인 및 예방
비듬 및 지루피부염의 악화요인은 가을과 겨울의 낮은 기온, 낮은 실내습도, 자외선A 치료 또는 광화학치료(PUVA) 등의 환경적 요인과 정신적, 육체적 스트레스, 비오틴(biotin), 비오티디나제(biotidinase) 등의 영양분 및 효소 결핍 등입니다. 특정 약물이나 신경전달물질의 이상에 의해서도 악화될 수 있습니다.
생활습관 관리
정신적, 육체적 스트레스 관리와 건강한 식습관이 중요합니다. 각질 용해제나 물리적인 방법으로 비늘을 세게 벗겨내는 것은 염증을 악화시킬 수 있으므로 주의해야 합니다. 얼굴에 기름기 많은 연고나 화장품을 바르지 않고, 면도 전후에 알코올 성분의 면도용 화장품을 쓰는 것도 좋지 않습니다.
참고문헌
1. Sanders, M. G. H., Pardo, L. M., Ginger, R. S., Kiefte-de Jong, J. C., & Nijsten, T. (2019). Association between Diet and Seborrheic Dermatitis: A Cross-Sectional Study. The Journal of investigative dermatology, 139(1), 108–114.
2. Xuan, M., Lu, C., & He, Z. (2020). Clinical characteristics and quality of life in seborrheic dermatitis patients: a cross-sectional study in China. Health and quality of life outcomes, 18(1), 308.
3. Sanders, M. G. H., Pardo, L. M., Franco, O. H., Ginger, R. S., & Nijsten, T. (2018). Prevalence and determinants of seborrhoeic dermatitis in a middle-aged and elderly population: the Rotterdam Study. The British journal of dermatology, 178(1), 148–153.
4. Linder, D., Dreiher, J., Zampetti, A., Sampogna, F., & Cohen, A. D. (2014). Seborrheic dermatitis and hypertension in adults: a cross-sectional study. Journal of the European Academy of Dermatology and Venereology : JEADV, 28(11), 1450–1455.


댓글을 작성하려면 로그인이 필요합니다.