전해질 이상
개요
[전해질이란?]
우리 몸의 60%는 물입니다. 이 물에는 전해질(electrolyte)이라고 하는 물질들이 녹아 있습니다. 전해질은 물에 녹았을 때 이온(전하를 가진 입자)으로 분리되는 물질을 말합니다.
전해질은 우리 몸에서 매우 중요한 역할을 합니다. 예를 들어, 체액의 전해질 균형은 신경 자극 전달, 근육 수축, 수분의 이동 등에 필수적입니다. 우리 몸의서 주요 전해질은 나트륨(Na⁺), 칼륨(K⁺), 칼슘(Ca²⁺), 마그네슘(Mg²⁺), 염화물(Cl⁻) 등입니다. 이들 전해질의 균형이 깨지면 여러 가지 건강 문제가 생길 수 있기 때문에, 체내 전해질 농도를 유지하는 것이 매우 중요합니다.
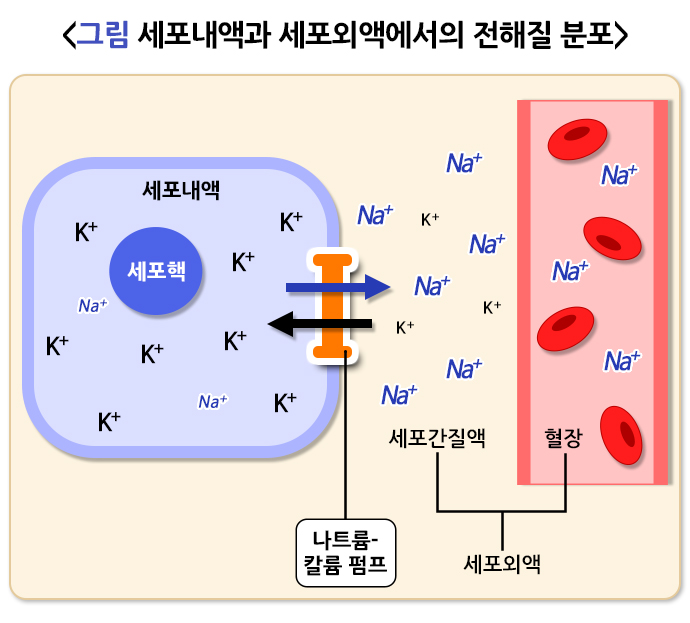
우리 몸속에 있는 물을 체액이라고 합니다. 체액은 다시 세포내액과 세포외액으로 나뉩니다. 각 체액의 주요 전해질은 다음과 같습니다.
1. 세포내액(intracellular fluid, ICF)
세포 내부에 존재하는 체액을 말하며, 체내 총 체액(total body water)의 2/3를 차지합니다. 세포 내액의 주요 전해질은 칼륨(K⁺)과 인산염(PO₄³⁻)입니다.
칼륨(K⁺) - 세포 내액에서 가장 풍부한 양이온입니다. 세포막의 전위 유지 및 신경과 근육의 흥분성 조절에 관여해 심장, 신경, 근육의 기능에 중요한 역할을 합니다.

2. 세포외액(extracellular fluid, ECF)
체내 총 체액의 1/3을 차지합니다. 세포외액은 다시 혈관 내에 있는 혈장과 혈관 외에 있는 간질액으로 나뉩니다. 세포외액의 주요 전해질은 나트륨(Na⁺)과 염화물(Cl⁻)입니다.
나트륨(Na⁺) - 세포외액에서 농도가 가장 높은 전해질로, 우리 몸의 체액량을 조절하고, 신경 신호 전달, 근육 수축 등에 관여합니다. 나트륨은 우리 몸의 체액 상태를 반영합니다. 즉, 나트륨이 많으면 체액 과다 상태, 적으면 체액 부족 상태로 볼 수 있습니다. 나트륨의 농도는 나트륨-칼륨 펌프에 의해 조절됩니다.
*나트륨-칼륨 펌프(Na⁺/K⁺ pump): 세포막을 가로지르는 이온 펌프로 나트륨(Na⁺)을 세포 밖으로, 칼륨(K⁺)을 세포 안으로 이동시켜 세포의 전해질 균형을 유지합니다.
개요-정의
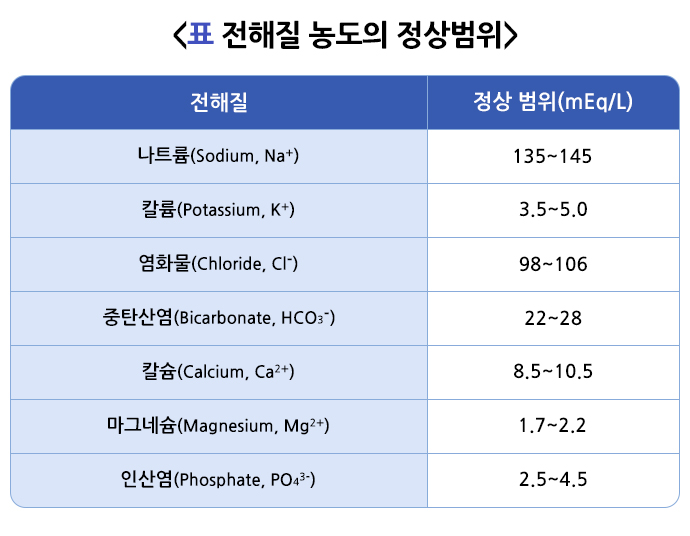
전해질 이상(electrolyte imbalance)은 체내 전해질 농도가 정상 범위를 벗어난 상태를 의미합니다. 체내 주요 전해질 농도의 정상 범위는 다음과 같습니다.
개요-종류
[전해질 이상의 원인 및 종류]
전해질 이상에는 전해질 농도가 정상치보다 높은 경우(고나트륨혈증, 고칼륨혈증 등)와 전해질 농도가 정상치보다 낮은 경우(저나트륨혈증, 저칼륨혈증 등)가 있습니다.
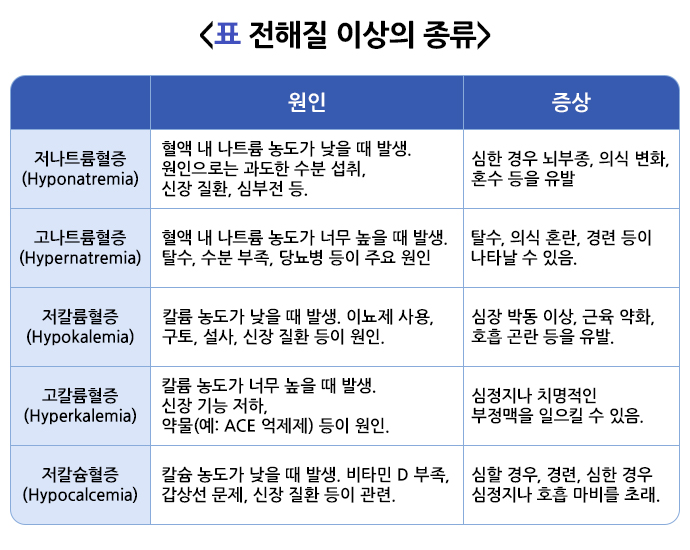
전해질 이상은 심한 구토, 설사, 땀 흘림, 화상 등으로 인해 체액 손실이 일어났을 때 발생할 수 있습니다. 특정 약물이나 만성신부전 같은 기저 질환도 전해질 이상을 일으킬 수 있습니다. 전해질 질환의 유형에 따라 정확한 원인을 찾아 교정해야 합니다.
이제 가장 흔하고 중요한 전해질 이상인 저나트륨혈증에 대해 자세히 알아보겠습니다.
저나트륨혈증
[정의]
저나트륨혈증(hyponatremia)은 혈액 내 나트륨 농도가 비정상적으로 낮은 상태를 의미합니다(<135 mEq/L). 이는 세포외액의 총 나트륨 양이 감소한 것이 아니라, 나트륨에 비해 수분이 과도하게 많다는 뜻입니다. 대부분의 저나트륨혈증은 신장이 수분을 제대로 배설하지 못하는 상태에서 지속적으로 수분을 섭취할 때 발생합니다.
[증상]
나트륨은 체내에서 중요한 전해질로, 세포의 수분 균형과 신경 및 근육 기능에 중요한 역할을 합니다. 저나트륨혈증은 발생 속도나 개인의 건강 상태에 따라 다른 증상이 나타날 수 있습니다. 일반적으로 혈액의 나트륨 농도가 120~125 mEq/L 미만으로 발생 속도가 빠른 경우 증상이 나타나며, 125 mEq/L 미만으로 저하되기 전까지는 의미 있는 증상이 잘 나타나지 않습니다. 저나트륨혈증이 48시간 이내로 빠르게 생기면 증상이 갑자기 심해질 수 있습니다. 반면, 천천히 생기면 증상이 덜 심각할 수 있습니다. 급성 저나트륨혈증(단기간에 나트륨 농도가 급격히 감소한 경우)은 뇌세포 부종, 대뇌 부종 등 위험한 합병증을 유발할 수 있으므로 즉각적인 치료가 필요합니다. 주요 증상은 다음과 같습니다.

[원인 및 병태 생리]
저나트륨혈증은 다양한 원인 질환에 의해 발생하지만, 발생 기전은 크게 수분 과다, 나트륨 손실, 호르몬 불균형, 기저 질환, 약물 등으로 나눌 수 있습니다.
1. 과도한 수분 섭취너무 많은 양의 물을 짧은 시간 내에 섭취하면 나트륨이 희석되어 저나트륨혈증이 발생할 수 있습니다(dilutional hyponatremia). 예를 들어, 극단적인 운동 후 물을 많이 마시거나, 수분중독(water intoxication)이라고 불리는 상태에서 발생할 수 있습니다.
2. 나트륨 손실
1) 이뇨제: 신장에서 나트륨과 물의 배출을 촉진하므로 나트륨 농도가 낮아질 수 있습니다. 특히, 고혈압약제로 흔히 쓰이는 티아지드(thiazide) 계열 이뇨제가 저나트륨혈증을 잘 일으킵니다.
① 티아지드 계열 이뇨제(hydrochlorothiazide, chlorthalidone 등)
• 기전: 신장에서 나트륨 재흡수를 억제해 나트륨과 물이 몸에서 너무 많이 빠져나감.
• 특징: 나이가 많고 신기능이 저하된 환자에서 더 자주 발생.
②고리(loop) 이뇨제(furosemide, bumetanide 등)
• 티아지드 계열 이뇨제보다 흔하지는 않으며, 주로 과도한 용량 사용 시 발생.
2) 구토와 설사: 구토나 설사로 인해 수분과 나트륨 손실이 많아지면 저나트륨혈증이 발생할 수 있습니다.
3) 심한 땀 흘림: 고온 환경에서 심하게 땀을 흘리면 수분과 나트륨이 동시에 손실됩니다.
4) 저알도스테론증: 부신에서 분비되는 알도스테론 호르몬 부족하면 나트륨 손실을 초래할 수 있습니다. 알도스테론은 신장에서 나트륨을 재흡수하므로, 이 호르몬이 부족하면 나트륨이 과도하게 배출됩니다.
3. 호르몬 불균형
1) 항이뇨호르몬 부적절 분비 증후군(syndrome of inappropriate antidiuretic hormone secretion, SIADH): 항이뇨호르몬(ADH)이 과다 분비되면 신장에서 수분 배설이 감소합니다. 이로 인해 체내 수분이 증가하면 체액량 증가에 따른 이차적 나트륨 소실 때문에 저나트륨혈증이 발생합니다. 이 증후군은 뇌, 폐, 심장 질환 또는 특정 약물 사용과 관련이 있을 수 있습니다.
2) 갑상선기능저하증: 갑상선 호르몬 부족은 수분 균형에 영향을 미쳐 저나트륨혈증을 유발할 수 있습니다.
3) 부신기능저하증: 부신피질호르몬인 코티솔과 알도스테론이 부족하면 수분과 나트륨 균형이 깨져 저나트륨혈증이 발생할 수 있습니다.
4. 간경변증, 신부전 및 심부전: 수분(세포외액)의 증가가 나트륨의 증가보다 커져서 저나트륨혈증이 발생합니다.
5. 약물
1) 항우울제: 선택적 세로토닌 재흡수 억제제(selective serotonin reuptake inhibitors, SSRI)는 항이뇨호르몬(ADH)의 과다 분비를 유발해 체내 수분이 증가하고, 이에 따라 나트륨이 희석되어 저나트륨혈증이 생길 수 있습니다. SSRI 계열의 항우울제를 처음 사용하고 몇 주 내에, 특히 노인에서 잘 발생하므로 주의를 요합니다.
2) 진통제: 아스피린이나 이부프로펜(ibuprofen), 나프록센(naproxen) 등 흔히 사용하는 진통소염제도 신장에서 나트륨 배출을 촉진해 저나트륨혈증을 일으킬 수 있습니다. 특히, 신장 질환 환자에서 발생 가능성이 높아집니다.
[진단 및 검사]
병원을 방문하면 간단한 혈액검사를 통해 전해질 이상 유무를 진단할 수 있습니다. 전해질 이상으로 진단되면 원인을 찾기 위한 검사를 시행합니다.
[치료]
치료는 전해질 질환의 종류와 원인에 따라 달라집니다. 치료를 시작하기 전에 다음 사항을 고려해야 합니다:
• 증상이 있는지 확인합니다.
• 증상이 48시간 이내에 갑자기 나타났는지 확인합니다.
• 증상이 오랫동안 서서히 진행되었는지 확인합니다.
대개 급성 저나트륨혈증은 뇌세포 부종 및 이로 인한 발작이나 영구적인 신경학적 손상을 방지하기 위해 신속한 교정이 필요합니다. 반면, 만성적으로 진행된 저나트륨혈증은 천천히 교정해야 신경학적 손상을 방지할 수 있습니다.
저나트륨혈증의 원인이 구토, 설사, 이뇨제 사용, 출혈로 인한 체액 손실 등 체액 부족을 동반한 경우에는 정맥 수액-생리식염수(0.9% NaCl)-를 투여해 체액과 나트륨을 보충합니다.
항이뇨호르몬(ADH) 과다 분비, 갑상선기능저하증, 또는 부신기능부전 등 체액 손실 없이 나트륨이 부족해진 경우는 하루 800~1000 mL로 수분섭취를 제한하며 기저 원인을 치료합니다.
심부전, 간경변, 신증후군으로 인해 체액량과 나트륨이 늘어나면서 생긴 저나트륨혈증은 수분 섭취를 제한하고 나트륨의 배출을 촉진해 치료합니다.
연관 주제어
전해질, 나트륨, 칼륨, 저나트륨혈증
참고문헌
1. 대한내과학회. (2007). 전해질대사 이상. 대한내과학회지, 73(Suppl 2).
2. Healthline. (2020). Understanding electrolyte disorders. Healthline. https://www.healthline.com/health/electrolyte-disorders
3. Jameson, J. L., Fauci, A. S., Kasper, D. L., Hauser, S. L., Longo, D. L., & Loscalzo, J. (2018). Harrison's principles of internal medicine (20th ed., Chap. 49). McGraw-Hill Education.
4. University of Michigan. (2020). Fluid and electrolyte disorders. Michigan Medicine. https://www.uofmhealth.org/conditions-treatments/kidney/fluid-and-electrolyte-disorders
5. Sterns, R. H. (2025). Overview of the treatment of hyponatremia in adults. In UpToDate. https://www.uptodate.com
6. Sterns, R. H. (2025). Treatment of hyponatremia. In UpToDate. https://www.uptodate.com


댓글을 작성하려면 로그인이 필요합니다.